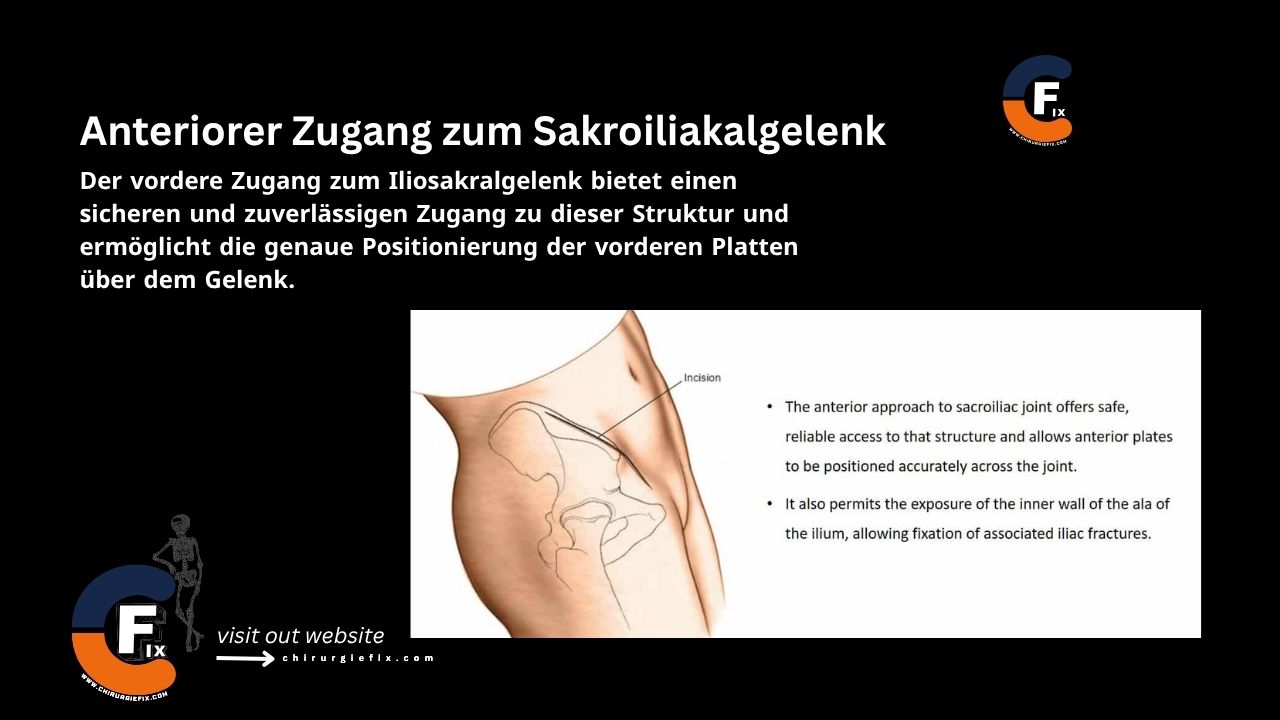
Der vordere Zugang zum Iliosakralgelenk bietet einen sicheren und zuverlässigen Zugang zu dieser Struktur und ermöglicht die genaue Positionierung der vorderen Platten über dem Gelenk.
Es ermöglicht auch die Freilegung der Innenwand des Beckenknochens und ermöglicht so die Fixierung damit verbundener Beckenfrakturen.
Der vordere Zugang zum Iliosakralgelenk ermöglicht aufgrund der Form des Gelenks eine bessere Freilegung und Kontrolle als der hintere Zugang.
Zu den gefährdeten Strukturen beim vorderen Zugang zum Iliosakralgelenk gehören:
Verpasse keine neuen Stipendien, Unis & Tipps zum Auslandsstudium!